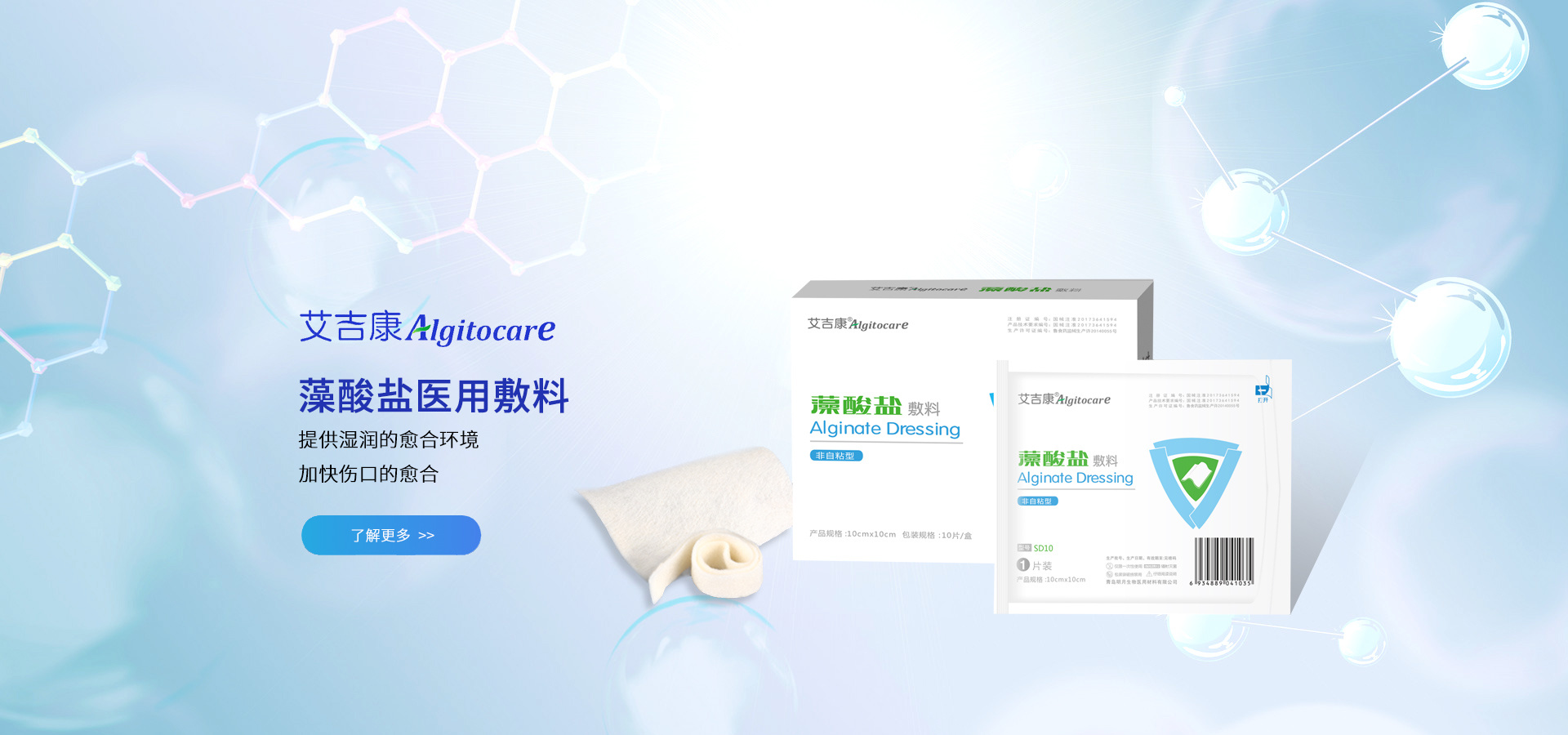
产品中心
+
核心竞争力
+

全产业链优势

纺丝技术

纺丝技术

无纺布加工技术

冷冻干燥

全产业链优势

纺丝技术

纺丝技术

无纺布加工技术

冷冻干燥

山东名牌产品-艾吉康藻酸盐敷料

山东名牌产品-洁灵丝海藻酸盐纤维无纺布

国际海藻酸与海洋生物材料大会

“艾吉康”医用敷料学术研讨会

产品检验中心

发明专利证书
新闻动态
+